احتباس السوائل في الجسم أو الاستسقاء
قد يبدأ أحياناً الجسم بالانتفاخ لا بسبب السمنة بل لمجرد الإصابة بحالة تسمى احتباس السوائل، فما هي هذه الحالة وماذا تعرف عنها؟
احتباس السوائل في الجسم أو الاستسقاء
ينتج احتباس السوائل في الجسم -كما يوحي الاسم- عن سوائل عالقة في أنسجة الجسم، خاصة في أنسجة الجلد والبشرة، ولهذه الحالة العديد من الأنواع والأسباب والعلاجات، فلنتعرف عليها فيما يلي.
أعراض احتباس السوائل
تعتمد الأعراض الظاهرة على السبب الرئيسي وراء الحالة، ولكن تعتبر أعراض مثل الانتفاخ والألم أعراضاً شائعة.
وقد يلاحظ الشخص المصاب بالاستسقاء الأعراض التالية:
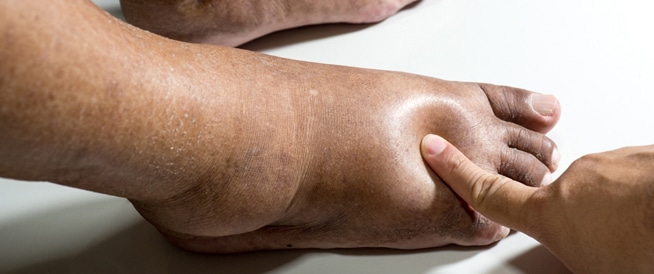
انتفاخ في الجسم وتمدد ولمعة في الجلد.
عدم عودة البشرة لوضعها الطبيعي بعد الضغط عليها لعدة ثواني.
تورم ملحوظ في الكاحلين، الوجه والعيون.
ألم في بعض أجزاء الجسم خاصة منطقة البطن، وتصلب في المفاصل.
زيادة أو خسارة ملحوظة في الوزن.
تورم في شرايين العنق والكفين.
تزايد في معدل نبضات القلب وارتفاع في ضغط الدم.
صداع.
تغير في عدد مرات ومواعيد الإخراج عن المعتاد.
الغثيان والتقيؤ.
الارتباك والخمول.
مشاكل في البصر.
وتختلف الأعراض من شخص لاخر تبعاً لنوع الوذمة والجزء المتأثر بها من الجسم.
أنواع احتباس السوائل
لهذه الحالة الطبية العديد من الأنواع والتي يأتي كل منها كمؤشر على مجموعة من المشاكل الصحية المختلفة، وهذه بعض أنواعها:
وذمة محيطية (Peripheral edema): وتؤثر هذه على الكاحلين والأقدام والكفين والذراعين. وتشمل أعراضها التورم ومواجهة بعض الصعوبات في تحريك أجزاء معينة من الجسم.
وذمة رئوية (Pulmonary edema): وهنا تتجمع سوائل إضافية في الرئتين ما يجعل عملية التنفس الطبيعية صعبة. وقد ينتج عن هذه الحالة مشكلة صحية أخرى تسمى فشل القلب الاحتقاني، والتي من الممكن أن تؤدي إلى فشل في الجهاز التنفسي أو حتى الموت.
وذمة جماعية (Cerebral edema): ويصيب هذا النوع من الوذمات الدماغ، وغالباً يكون السبب وراءها حالة صحية خطيرة جداً، ومن أعراضها: الصداع، ألم أو تصلب في العنق، فقدان كلي أو جزئي للبصر، تغيرات ملحوظة في الحالة النفسية، غثيان، تقيؤ، ودوار.
وذمة بقعية (Macular edema): وهي حالة خطيرة تعتبر إحدى المضاعفات والتعقيدات الناتجة عن اعتلال الشبكية السكري. وهنا يحدث انتفاخ في البقعة الشبكية التي تساعد على جعل الشخص يرى الصور واضحة، وقد يلاحظ المصاب تغيرات في طريقة رؤية الألوان مثلاً.
وقد تصاب أجزاء أخرى من الجسم بالوذمة، ولكن تعتبر المناطق المذكورة أعلاه أكثرها شيوعاً.
أسباب احتباس السوائل
هناك العديد من الأسباب والحالات الصحية التي قد ينتج عنها احتباس السوائل، مثل الحالات التالية:
1- فشل القلب
إذا عجز أحد أجزاء القلب الأربعة الرئيسية عن ضخ الدم بشكل جيد، تبدأ الدماء بالتجمع في منطقة الأضلاع وحولها ما يسبب الوذمة.
2- أمراض الكليتين
قد يتسبب خلل في وظائف الكلى بمشاكل تتعلق بالتخلص من السوائل والصوديوم الفائض من الدم، ما يفرض ضغطاً إضافياً على الأوعية الدموية، فتبدأ بعض السوائل بالتسرب منها، ما يؤدي إلى تورم في مناطق مثل العينين والأقدام.
3- أمراض الكبد
يؤثر تشمع الكبد على وظائفه الطبيعية سلبياً، وقد يتسبب في تغيير في الهرمونات التي ينتجها الجسم لتنظيم السوائل وعمليات إنتاج البروتينات. ويتسبب ما يحدث هنا بتسرب بعض السوائل من الأوعية الدموية وانتقالها إلى الأنسجة المحيطة.
4- تناول أدوية معينة
قد تزيد بعض الأدوية من فرص الإصابة باحتباس السوائل، مثل:
الأدوية الموسعة للأوردة والشرايين.
محصرات قنوات الكالسيوم.
مضادات الالتهابات من غير الستيرويدات.
الاستروجينات.
بعض العلاجات الكيماوية.
بعض أدوية مرض السكري.
5- الحمل
أثناء فترة الحمل، تحدث الأمور التالية:
يطلق الجسم هرمونات تحفز حدوث احتباس السوائل، كما أن جسم المرأة الحامل عموماً يميل للاحتفاظ بكميات أكبر من الصوديوم والسوائل عن المعتاد، لذا قد تلاحظ الحامل تورماً في مناطق معينة من جسمها مثل الوجه واليدين والأقدام.
قد يتسبب استلقاء المرأة الحامل أفقياً، بضغط الرحم المتوسع على وريد معين يسمى الوريد الأجوف السفلي، ما يؤثر على الأوعية الدموية في الفخذ مسبباً احتباس السوائل.
يكون جسم المرأة الحامل أكثر قابلية لتكون الخثرات الدموية من ذي قبل، ما يزيد من خطورة إصابة الحامل بحالة خثار الأوردة العميقة، والتي تعتبر إحدى أسباب الإصابة باحتباس السوائل.
قد يتسبب الارتعاج (ارتفاع ضغط الدم للحامل) بإصابة الحامل باحتباس السوائل.
6- الحمية الغذائية المتبعة
قد تساهم بعض العادات الغذائية في زيادة فرص الإصابة باحتباس السوائل، مثل:
الإفراط في تناول ملح الطعام والصوديوم.
سوء التغذية والتجويع المستمر.
استهلاك بعض الفيتامينات الضرورية بنسب أقل مما يجب، مثل فيتامينات بي1، بي6، بي5.
7- مرض السكري
قد تطرأ لدى مريض السكري بعض المضاعفات والتعقيدات، مثل:
أمراض القلب.
فشل في الكبد أو الكلى.
هذه مع بعض أدوية السكري قد تتسبب باحتباس السوائل.
8- حالات صحية معينة في الدماغ
وهذه تشمل:
الإصابات المختلفة في الرأس.
الجلطة أو السكتة الدماغية.
أورام الدماغ.
9- الحساسية
قد تتسبب بعض أنواع الحساسية أو قرصات الحشرات (خاصة لدى الأشخاص الذين لديهم حساسية من حشرات معينة) في حدوث تورم وانتفاخ واحتباس للسوائل، وقد يتسبب هذا بتورم في الحلق يصبح معه المصاب عاجزاً عن التنفس.
10- عوامل أخرى متفرقة
قد تتسبب أمور أخرى عديدة في الإصابة باحتباس السوائل، مثل:
الامتناع عن الحركة تماماً لفترات طويلة لأسباب مرضية.
تسلق المرتفعات.
الحروق بأنواعها.
الإصابة بالتهابات أو تقرحات.
الدورة الشهرية أو الفترة السابقة للدورة الشهرية.
حبوب منع الحمل.
بلوغ سن اليأس وانقطاع الطمث.
أمراض الغدة الدرقية.
علاج احتباس السوائل في الجسم
يعتمد العلاج على طبيعة الحالة والسبب وراءها.
نصائح لاحتواء احتباس السوائل والتخفيف منه
هذه بعض الخطوات التي قد تساعدك على التخفيف من حالة احتباس السوائل:
التقليل من استهلاك الملح.
خسارة الوزن الزائد إن أمكن.
رفع القدمين بين الوهلة والأخرى.
أداء التمارين الرياضية ولو بشكل بسيط.
تجنب الجلوس أو الوقوف لفترات طويلة.
اتباع روتين ثابت عندما يتعلق الأمر بمواعيد النوم والاستيقاظ أثناء السفر.
تجنب الظروف الحرارية المتطرفة، مثل الساونا.
تدفئة الجسم جيداً في الطقس البارد.